Плоскостопие, "косточка" на ноге
Полный спектр ортопедических услуг: от диагностики, до полного выздоровления
Стопа человека подвержена достаточно большим нагрузкам. В процессе эволюции она приобрела форму, позволяющую равномерно распределять нагрузку веса тела. Кости стопы соединены между собой капсулой суставов, прочными межкостными связками, образуя ее своды и обеспечивая амортизационную функцию при ходьбе и беге. В норме стопа взрослого человека опирается на три точки – пяточный бугор, головку первой и пятой плюсневых костей.
Точки опоры стопы:
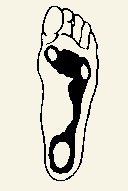
При ходьбе стопа увеличивается по длине на 1,5 см и расширяется до 1,7 см. Вес тела человека имеет при этом большое значение: чем больше вес, тем больше нагрузка на все отделы стопы и, соответственно, тем более выражено плоскостопие. Встречается плоскостопие в 20 раз чаще у женщин, чем у мужчин, что связано с ношением обуви на высоких каблуках, обуви сдавливающей передний отдел стопы.
Под плоскостопием понимают статические деформации стопы, сопровождающиеся снижением (уплощением) ее физиологических сводов.
Выделяют поперечный и продольный своды стопы, образованные системой трех арок: внутренней (1), передней (2) и наружной (3).
Продольный и поперечный своды стопы:
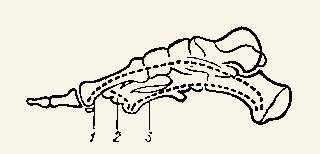

Соответственно различают поперечное (уплощение по ширине) и продольное плоскостопие (уплощение по длине), а также сочетание обеих форм.
Статические деформации – это изменения архитектоники стопы, изменение положения стопы в различных плоскостях с последующим нарушением ее основных функций. Собственно заболевания стоп часто бывают вызваны именно их статическими изменениями.
Наиболее характерные статические деформации:
Как только становится трудно ходить, человек старается избавиться от мозолей. Но эта мера облегчения, как правило, не приносит. На месте удаленных быстро образуются новые мозоли, зачастую более болезненные. А между тем плоскостопие прогрессирует: головка первой плюсневой кости выступает внутрь, на ней образуется омозолелость, большой палец отклоняется кнаружи. Добиться эффективных результатов лечения в таких случаях нелегко.
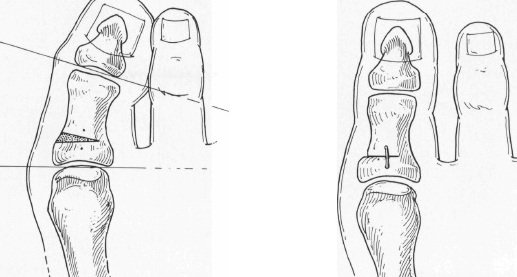
В норме на рентгенограмме в прямой проекции с нагрузкой на 1 плюсне-фаланговый угол (угол между осью 1 плюсневой кости и осью проксимальной фалаги 1 пальца) не должен превышать 15˚, а 1 межплюсневый угол (угол между осью 1 и 2 плюсневой кости) должен быть менее 8˚, дистальный метатарсальный артикулярный угол – до 10˚.
Вот почему при появлении начальных признаков уплощения стопы надо непременно обратиться к хирургу-ортопеду. Прежде всего он порекомендует подобрать по ноге обувь, в которую можно вложить супинаторы—специальные стельки, поддерживающие естественную высоту сводов стопы,— или приобрести ортопедическую обувь.
Образования и роста мозолей можно предотвратить лишь в том случае, если удастся устранить давление обуви на мозоль: на стельке, соответственно месту и величине мозоли, вырезать отверстие или накладывать на область мозоли вырезанные из фетра или войлока полые кружочки.
Консервативное лечение поперечного плосткостопия включает: специальную гимнастику, ношение индивидуальных ортопедических супинаторов (стелек), для женщин - ограничение ношения модельной обуви на высоких каблуках.
Укрепить мышечно-связочный аппарат можно с помощью лечебной гимнастики, но при условии, если делать ее ежедневно, систематически.
Специальные упражнения лучше выполнять по утрам, пока мышцы не утомлены. Повторять каждое упражнение следует по 10—12 раз. Дыхание, кроме упражнений 17 и 20, произвольное. В течение дня полезно ходить на носках, на наружных краях стоп, а людям молодым еще и бегать, прыгать.
Комплекс упражнений от плоскостопия:
Сидя на стуле
1. И. п.— ноги на ширине ступни. Сгибать и разгибать пальцы ног.
2. И. п.— то же Сгибать и разгибать стопы (фото 1).
3. И. п.— то же. Опираться попеременно на наружный край то одной, то другой стопы.
4. И. п.— то же. Поднимать и опускать большой палец то одной, то другой ноги (фото 2).
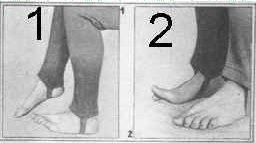
5. И. п.— носки вместе, пятки врозь. Поочередно поднимать стопы (фото 3).
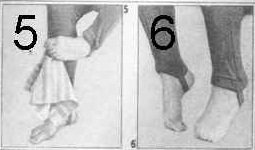
6. И. п.— то же. Пальцами и передней частью подошвы одной ноги скользить снизу вверх по передне-внутренней поверхности голени другой ноги (фото 4). То же - другой ногой.
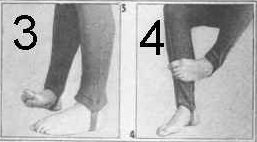
7. Повторить упражнение 6, захватив предварительно пальцами скользящей ноги лоскут ткани (фото 5).
8. И. п.— как в упражнении 5. Не отрывая стопы от пола, сводить и разводить носки, пятки остаются на месте.
9. И. п.— стопы рядом. Сгибая пальцы, опираться ими о пол (фото 6).
10. И. п.— опереться о мяч одной стопой. Катать его круговыми движениями. То же другой ногой.
11. И. п.— зажать мяч внутренними краями стоп. Поднимая одну стопу вверх, а другую, опуская вниз, перекатывать мяч.
12. И. п.— как в упражнении 1. Положить у ног длинный кусок ткани и передвигать его пальцами ног по направлению к пяткам.
13. И. п.— то же. Захватывать пальцами одной, потом другой ноги рассыпанные на полу пуговицы.
14. И. п.— наступить обеими ногами на скалку. Катать ее вперед и назад.
Стоя
15. И. п.— ноги на ширине ступни. Подниматься и опускаться на носках.
16. И. п.— То же. Сводить и разводить носки, пятки остаются на месте.
17. И. п.— ноги вместе, руки вдоль туловища. Присесть до максимума — руки вперед — выдох; встать, руки вдоль туловища — вдох.
18. И. п.— ноги на ширине стопы. Ходьба на месте, наступая на лежащую на полу скалку средней частью то одной, то другой стопы.
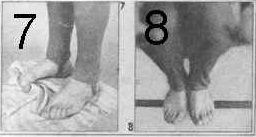
19. И. п.— стоя на куске ткани. Собрать ткань с помощью пальцев ног к середине стопы (фото 7).
20. И п.— стоя на скалке. Выполнить упражнение 17 (фото 8).
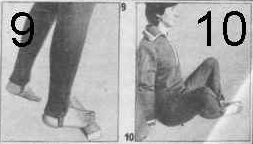
21. И. п. — ноги на ширине стопы. Встать на брус передней частью стопы и пальцами. То же другой ногой (фото 9).
Сидя на коврике на полу
22. И. п.— ноги согнуты в коленях. Разводя колени и прижимая их к полу, соединять стопы (фото 10).
Изготовление и ношение индивидуальных ортопедических стелек является важным лечебно-профилактическим мероприятием у пациентов, страдающих статическими деформациями стопы. Индивидуально изготовленная стелька обеспечивает коррекцию, нормализацию и поддержание сводов стопы.
При стойких деформациях стопы показано оперативное лечение.
Описано около 130 операций при вальгусном отклонении 1 пальца стопы. Выбор оперативного вмешательства в каждом конкретном случае принципиально зависит от тяжести деформации, конгруентности 1 плюсне-фалангового сустава, наличия его подвывиха.
В медицинском центре ортопедии Руслана Сергиенко выполняют операции при статических деформациях переднего отдела стопы, включая операции на мягких тканях (латеральный релиз с устранением подвывиха сесамовидных костей, операция Мс Bride), а также операции на костном аппарате (остеотомия 1 плюсневой кости: операции Shede, Сhevron, Scarf; клиновидная остеотомия проксимальной фаланги 1 пальца – операция Akin); для устранения молоткообразной деформации 2-3 пальцев выполняется остеотомия Weil с укорочением и резекцией костной ткани с целью поднятия головки (для устранения болезненных натоптышей) и формирования поперечного свода. Оперативное лечение, как правило, включает одновременно несколько процедур для коррекции всех компонентов деформации стопы.
Остеотомия Сhevron:

Остеотомия Scarf:
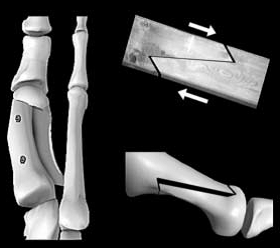
Остеотомия Akin:
 Остеотомия Weil:
Остеотомия Weil:
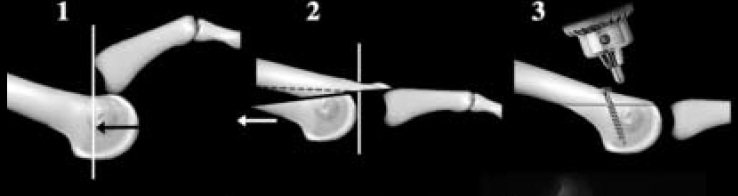
Преимущества остеотомии Scarf , наиболее часто используемой операции в нашем медицинском центре, – это достаточно большая площадь соприкосновения отломков 1 плюсневой кости, их стабильная межфрагментарная фиксация винтами, возможность коррекции длины 1 плюсневой кости и дистального метатарсального артикулярного угла; все это позволяет осуществлять раннюю реабилитацию без гипсовой иммобилизации и дополнительной опоры.
Пересечение кости и резекция экзостозных разрастаний производится с помощью медицинской осциллирующей пилы. Фиксация костных фрагментов производится микровинтами и спицами.
В послеоперационном периоде для ходьбы используется специальная обувь – туфли Барука (с клиновидной подошвой) (см. рис. ниже), которая разгружает передний отдел стопы. Полная нагрузка на оперированную конечность возможна через 5-7 недель после операции.
Туфли Барука:

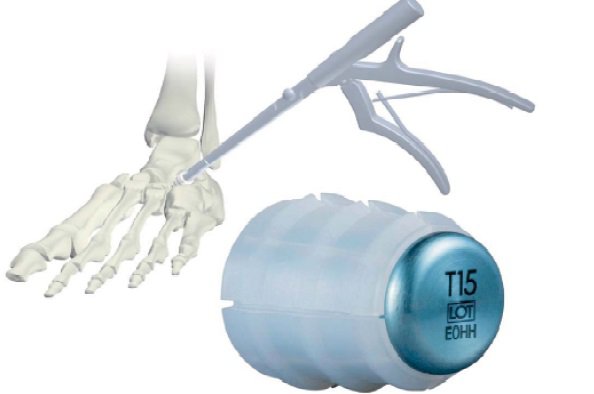
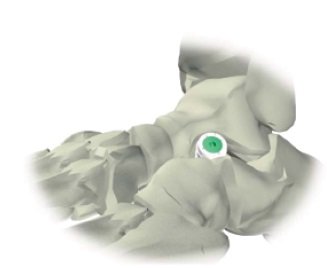
При плоско-вальгусной деформации стопы выполняют введение импланта в тарзальный синус, блокирующий избыточную пронацию и стабилизирующий подтаранный сустав, при этом не мешая нормальным движениям в нем. Имплант удаляется по окончании роста в случае использования у детей, в срок от 15-18 месяцев, у взрослых - при наличии жалоб на боли в области тарзального синуса.
Своевременное оперативное лечение с внедрением импланта в тарзальный синус позволяет восстановить нормальный продольный свод стопы, предупреждает развитие необратимых артрозных изменений в сочленениях предплюсны, сопровождающихся болевым синдромом и стойкими нарушениями функции нижней конечности.
Замыкание (артродез) суставов, образованных предплюсневыми костями (таранной, пяточной, ладьевидной, кубовидной) при тяжелых запущенных случаях плоско-вальгусной деформации с артрозом в вышеуказанных сочленениях, является оперативным вмешательством, которое позволяет обеспечить безболезненное передвижение пациента.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
Точки опоры стопы:

При ходьбе стопа увеличивается по длине на 1,5 см и расширяется до 1,7 см. Вес тела человека имеет при этом большое значение: чем больше вес, тем больше нагрузка на все отделы стопы и, соответственно, тем более выражено плоскостопие. Встречается плоскостопие в 20 раз чаще у женщин, чем у мужчин, что связано с ношением обуви на высоких каблуках, обуви сдавливающей передний отдел стопы.
Под плоскостопием понимают статические деформации стопы, сопровождающиеся снижением (уплощением) ее физиологических сводов.
Выделяют поперечный и продольный своды стопы, образованные системой трех арок: внутренней (1), передней (2) и наружной (3).
Продольный и поперечный своды стопы:


Соответственно различают поперечное (уплощение по ширине) и продольное плоскостопие (уплощение по длине), а также сочетание обеих форм.
Статические деформации – это изменения архитектоники стопы, изменение положения стопы в различных плоскостях с последующим нарушением ее основных функций. Собственно заболевания стоп часто бывают вызваны именно их статическими изменениями.
Наиболее характерные статические деформации:
- продольное плоскостопие – уплощение внутреннего продольного свода стопы без отклонения от вертикальной оси и признаков изменений поперечного свода. Уменьшение высоты продольного свода встречается практически во всех возрастных группах;
- плосковальгусные стопы – уплощение продольного свода с увеличением нагрузки на внутренний край стопы и смещением относительно вертикальной оси кнутри. Наиболее распространенная деформация детского возраста. В зрелом возрасте приводит к артрозам суставов периталларного сочленения, искривлению 1-го пальца;
- плосковарусные стопы – уплощение продольного свода с увеличением нагрузки на наружный край стопы и смещением относительно вертикальной оси кнаружи. Встречаются исключительно у взрослых;
- полые стопы – резкое увеличение высоты продольного свода без отклонения от вертикальной оси. Встречаются преимущественно у женщин. Полые стопы – фактор риска в отношении развития пяточной шпоры или поперечного плоскостопия;
- половальгусные стопы – увеличение высоты продольного свода с отклонением от вертикальной оси кнутри. Данная деформация часто развивается у детей в период ростового скачка, приводит к формированию вторичного продольного плоскостопия;
- половарусные стопы – увеличение высоты продольного свода с отклонением от вертикальной оси кнаружи, смещение нагрузки на наружный край стопы. Деформация развивается как у женщин, так и у мужчин с высоким продольным сводом. Часто половарусные стопы формируются на фоне пареза малоберцового нерва в связи с перенесенным инсультом, радикулоневритом и т. д.;
- поперечная распластанность стоп – веерообразное расхождение плюсневых костей, сопровождающееся увеличением поперечного размера стопы. Распластанность переднего отдела может возникнуть во время беременности, на фоне изменения гормонального фона, в результате неадекватной физической нагрузки, у детей - вследствии фиброзной дисплазии. Поперечная распластанность является и самостоятельной формой статической деформации, и симптомом, встречающимся в других видах статических изменений.
Как только становится трудно ходить, человек старается избавиться от мозолей. Но эта мера облегчения, как правило, не приносит. На месте удаленных быстро образуются новые мозоли, зачастую более болезненные. А между тем плоскостопие прогрессирует: головка первой плюсневой кости выступает внутрь, на ней образуется омозолелость, большой палец отклоняется кнаружи. Добиться эффективных результатов лечения в таких случаях нелегко.
В норме на рентгенограмме в прямой проекции с нагрузкой на 1 плюсне-фаланговый угол (угол между осью 1 плюсневой кости и осью проксимальной фалаги 1 пальца) не должен превышать 15˚, а 1 межплюсневый угол (угол между осью 1 и 2 плюсневой кости) должен быть менее 8˚, дистальный метатарсальный артикулярный угол – до 10˚.
Вот почему при появлении начальных признаков уплощения стопы надо непременно обратиться к хирургу-ортопеду. Прежде всего он порекомендует подобрать по ноге обувь, в которую можно вложить супинаторы—специальные стельки, поддерживающие естественную высоту сводов стопы,— или приобрести ортопедическую обувь.
Образования и роста мозолей можно предотвратить лишь в том случае, если удастся устранить давление обуви на мозоль: на стельке, соответственно месту и величине мозоли, вырезать отверстие или накладывать на область мозоли вырезанные из фетра или войлока полые кружочки.
Консервативное лечение поперечного плосткостопия включает: специальную гимнастику, ношение индивидуальных ортопедических супинаторов (стелек), для женщин - ограничение ношения модельной обуви на высоких каблуках.
Укрепить мышечно-связочный аппарат можно с помощью лечебной гимнастики, но при условии, если делать ее ежедневно, систематически.
Специальные упражнения лучше выполнять по утрам, пока мышцы не утомлены. Повторять каждое упражнение следует по 10—12 раз. Дыхание, кроме упражнений 17 и 20, произвольное. В течение дня полезно ходить на носках, на наружных краях стоп, а людям молодым еще и бегать, прыгать.
Комплекс упражнений от плоскостопия:
Сидя на стуле
1. И. п.— ноги на ширине ступни. Сгибать и разгибать пальцы ног.
2. И. п.— то же Сгибать и разгибать стопы (фото 1).
3. И. п.— то же. Опираться попеременно на наружный край то одной, то другой стопы.
4. И. п.— то же. Поднимать и опускать большой палец то одной, то другой ноги (фото 2).

5. И. п.— носки вместе, пятки врозь. Поочередно поднимать стопы (фото 3).
6. И. п.— то же. Пальцами и передней частью подошвы одной ноги скользить снизу вверх по передне-внутренней поверхности голени другой ноги (фото 4). То же - другой ногой.

7. Повторить упражнение 6, захватив предварительно пальцами скользящей ноги лоскут ткани (фото 5).
8. И. п.— как в упражнении 5. Не отрывая стопы от пола, сводить и разводить носки, пятки остаются на месте.
9. И. п.— стопы рядом. Сгибая пальцы, опираться ими о пол (фото 6).

10. И. п.— опереться о мяч одной стопой. Катать его круговыми движениями. То же другой ногой.
11. И. п.— зажать мяч внутренними краями стоп. Поднимая одну стопу вверх, а другую, опуская вниз, перекатывать мяч.
12. И. п.— как в упражнении 1. Положить у ног длинный кусок ткани и передвигать его пальцами ног по направлению к пяткам.
13. И. п.— то же. Захватывать пальцами одной, потом другой ноги рассыпанные на полу пуговицы.
14. И. п.— наступить обеими ногами на скалку. Катать ее вперед и назад.
Стоя
15. И. п.— ноги на ширине ступни. Подниматься и опускаться на носках.
16. И. п.— То же. Сводить и разводить носки, пятки остаются на месте.
17. И. п.— ноги вместе, руки вдоль туловища. Присесть до максимума — руки вперед — выдох; встать, руки вдоль туловища — вдох.
18. И. п.— ноги на ширине стопы. Ходьба на месте, наступая на лежащую на полу скалку средней частью то одной, то другой стопы.
19. И. п.— стоя на куске ткани. Собрать ткань с помощью пальцев ног к середине стопы (фото 7).
20. И п.— стоя на скалке. Выполнить упражнение 17 (фото 8).

21. И. п. — ноги на ширине стопы. Встать на брус передней частью стопы и пальцами. То же другой ногой (фото 9).
Сидя на коврике на полу
22. И. п.— ноги согнуты в коленях. Разводя колени и прижимая их к полу, соединять стопы (фото 10).

Изготовление и ношение индивидуальных ортопедических стелек является важным лечебно-профилактическим мероприятием у пациентов, страдающих статическими деформациями стопы. Индивидуально изготовленная стелька обеспечивает коррекцию, нормализацию и поддержание сводов стопы.
При стойких деформациях стопы показано оперативное лечение.
Описано около 130 операций при вальгусном отклонении 1 пальца стопы. Выбор оперативного вмешательства в каждом конкретном случае принципиально зависит от тяжести деформации, конгруентности 1 плюсне-фалангового сустава, наличия его подвывиха.
В медицинском центре ортопедии Руслана Сергиенко выполняют операции при статических деформациях переднего отдела стопы, включая операции на мягких тканях (латеральный релиз с устранением подвывиха сесамовидных костей, операция Мс Bride), а также операции на костном аппарате (остеотомия 1 плюсневой кости: операции Shede, Сhevron, Scarf; клиновидная остеотомия проксимальной фаланги 1 пальца – операция Akin); для устранения молоткообразной деформации 2-3 пальцев выполняется остеотомия Weil с укорочением и резекцией костной ткани с целью поднятия головки (для устранения болезненных натоптышей) и формирования поперечного свода. Оперативное лечение, как правило, включает одновременно несколько процедур для коррекции всех компонентов деформации стопы.
Остеотомия Сhevron:

Остеотомия Scarf:

Остеотомия Akin:
 Остеотомия Weil:
Остеотомия Weil:
Преимущества остеотомии Scarf , наиболее часто используемой операции в нашем медицинском центре, – это достаточно большая площадь соприкосновения отломков 1 плюсневой кости, их стабильная межфрагментарная фиксация винтами, возможность коррекции длины 1 плюсневой кости и дистального метатарсального артикулярного угла; все это позволяет осуществлять раннюю реабилитацию без гипсовой иммобилизации и дополнительной опоры.
Пересечение кости и резекция экзостозных разрастаний производится с помощью медицинской осциллирующей пилы. Фиксация костных фрагментов производится микровинтами и спицами.
В послеоперационном периоде для ходьбы используется специальная обувь – туфли Барука (с клиновидной подошвой) (см. рис. ниже), которая разгружает передний отдел стопы. Полная нагрузка на оперированную конечность возможна через 5-7 недель после операции.
Туфли Барука:

При плоско-вальгусной деформации стопы выполняют введение импланта в тарзальный синус, блокирующий избыточную пронацию и стабилизирующий подтаранный сустав, при этом не мешая нормальным движениям в нем. Имплант удаляется по окончании роста в случае использования у детей, в срок от 15-18 месяцев, у взрослых - при наличии жалоб на боли в области тарзального синуса.


Своевременное оперативное лечение с внедрением импланта в тарзальный синус позволяет восстановить нормальный продольный свод стопы, предупреждает развитие необратимых артрозных изменений в сочленениях предплюсны, сопровождающихся болевым синдромом и стойкими нарушениями функции нижней конечности.
Замыкание (артродез) суставов, образованных предплюсневыми костями (таранной, пяточной, ладьевидной, кубовидной) при тяжелых запущенных случаях плоско-вальгусной деформации с артрозом в вышеуказанных сочленениях, является оперативным вмешательством, которое позволяет обеспечить безболезненное передвижение пациента.
Имеющийся рейтинг: 2 из 5
Пожалуйста Выбрать желаемую оценку:
Преимущества лечения в Ортопедии Руслана Сергиенко
-
10 лет на рынке медицинских услуг Украины
-
> 25 лет опыта у ведущих специалистов
-
Анна Вовченко и Руслан Сергиенко – лидеры мнения среди ортопедов
-
> 150 000 консультаций
-
> 7 500 операций
-
Все виды обезболивания
-
Операционный блок - по мировым стандартам
-
Наличие всех медикаментов и расходных материалов
-
Одноместные палаты
-
Трёхразовое питание
-
Послеоперационная реабилитация
-
Прозрачность ценообразования
