Повреждение передней крестообразной связки
Полный спектр ортопедических услуг: от диагностики, до полного выздоровления
Передняя крестообразная связка (ПКС) - это анатомическое образованием в середине коленного сустава между бедренной и большеберцовой костью.
ПКС:
механически удерживает кости от взаимного смещения;
принимает основное участие в пространственной ориентации коленного сустава путем активации соответствующих мышц конечности через нервно-мышечную передачу, что позволяет нам выполнять сложные перемещения «в автоматическом режиме».
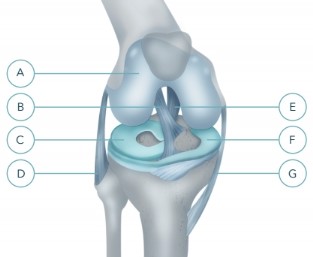
A - суставной хрящ
B - передняя крестообразная связка
C - внешний (латеральный) мениск
D - малоберцовая (внешняя) коллатеральная связка
E - задняя крестообразная связка
F - внутренний (медиальный) мениск
G - большеберцовая (внутренняя) коллатеральная связка
Вопрос: может ли колено нормально функционировать без ПКС?
Нет. Разрыв ПКС - это разрушение механической связи между костями коленного сустава. Возникает нестабильность, сопровождается появлением ненормальных смещений в суставе, травмированием внутрисуставных структур, в том числе хряща.
Колено постепенно (в течение 7 - 11 лет) разрушается.
Теряется «автоматический контроль» по положению конечности - управление коленом переходит в «ручной режим», возникает необходимость непрерывно контролировать положение коленного сустава.
Такой контроль возможен только при постоянном напряжении мышц вокруг сустава и выполнении простых движений (например, походка по ровной местности).
Любые неожиданные движения могут привести к потере управления и бесконтрольнму смещению костей в суставе с одновременным травмированием менисков и хряща.
Поэтому восстановить полную функцию сустава без восстановления связи невозможно.
Вопрос: возможно ли на восстановление передней крестообразной связки реабилитацией?
Реабилитация может повысить умение пациента управлять неполноценным коленом. При постоянной тренировке пациент может даже начать бегать (что при отсутствии ПКС категорически противопоказано) по ровной поверхности и определенном направлении.
Однако бег (а часто и ходьба) возможны до первого скольжения или необходимости рефлекторно резко изменить направление движения (например, при возникновении неожиданной помехи).
Таким образом, если пациент выбирает в дальнейшем очень осторожный способ двигательной активности, передвигаться без ПКС возможно, но неотвратима потеря качества жизни.
Вопрос: Правда ли, что артроз развивается как у оперированных, так и не оперированных пациентов?
Да, это правда. Артроз запускается сразу после травмы, и не является следствием операции.
Оперативное вмешательство позволяет значительно затормозить развитие артроза при одновременном сохранении активности и качества жизни. Пациент начнет лечить артроз в старшем возрасте.
Отказ от операции приведет к развитию артроза через 7 - 11 лет, и все это время пациент будет бояться любой активности.
Вопрос: будет ли во время операции сшиваться разорвана ПХЗ?
В случае расторжения каната на рисунке маловероятно сшить его надежно.
Технически сшивания ПКС возможно, однако прочность шва является дискутабельной.
Более надежно протащить и закрепить новый канат. Так же, разорванную ПКС стоит заменить трансплантатом.
Вопрос: что происходит во время операции по замене ПКС?
Замена ПКС проводится под контролем видеокамеры, вводимый в полость коленного сустава через проколы, то есть артроскопическим контролем. В бедренной и большеберцовой костях с помощью специальных инструментов проводятся тоннели в местах предварительного расположения ПХЗ.
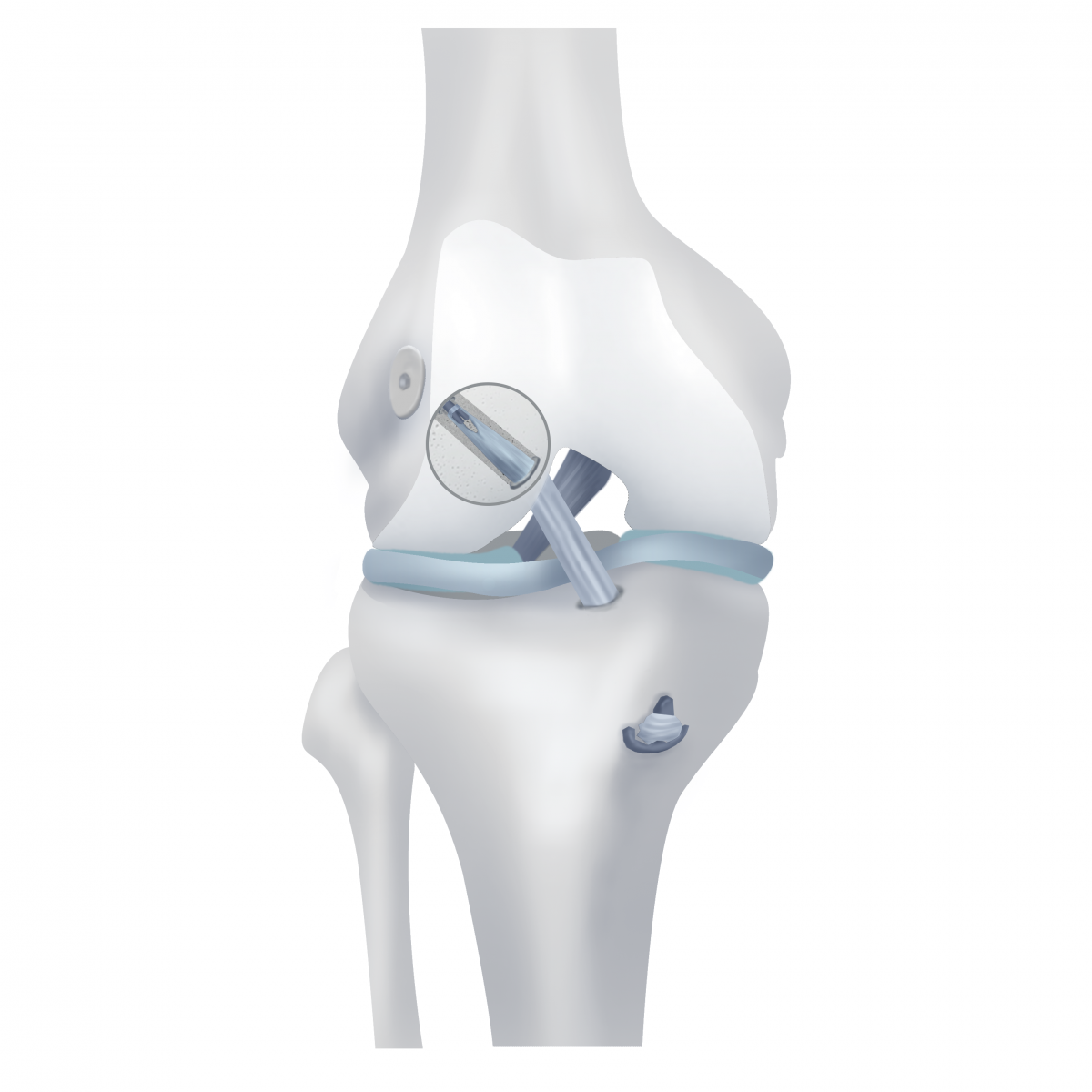
Новая искусственно создана связка (трансплантат) протягивается в эти туннели и фиксируется для обеспечения надежного контакта с костью и дальнейшего сращивания между ними.
Вопрос: откуда можно взять новую связи для моего колена?
ответ:
Аллотрансплантат (донорская связка).
Преимущества:
Недостатки:
Синтетический трансплантат.
Преимущества:
Недостатки:
Аутотрансплантат.
Преимущества:
Недостатки:
Аутотрансплантат используют в подавляющем числе обновлений ПКС в мире.
Аллотрансплантат используют при повторных оперативных вмешательствах у молодых людей.
Синтетические трасплантаты используют преимущественно у лиц старшего возраста.
Вопрос: с какого места тела человека забирают ткань для аутотрансплантата?
Используют сухожилия различных мышц бедра и голени, принимая трансплантат как без костных блоков, так и с одним или с двумя костными блоками. Различные мышцы выполняют разную функцию, поэтому окончательное решение по этому поводу принимается в каждом конкретном случае индивидуально с учетом уровня и особенностей физических нагрузок, которые пациент планирует иметь после выздоровления.
В нашей клинике у нас накоплен большой опыт работы с профессиональными спортсменами, поэтому часто работаем с непопулярными среди ортопедов трансплантатами (в частности, сухожилия четырехглавой мышцы бедра), подстраиваясь под особенности того или иного вида спорта, чтобы не повредить основную для этого спорта группу мышц, и взять трансплантат из мышцы, который задействован минимально.
Примеры различных аутотрансплантатов:
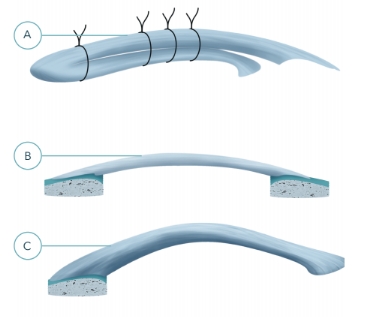
A - трансплантат из сухожилий полусухожильной и нежной мышц (ST + GT) без костных блоков
B - трансплантат из собственной связки надколенника с двумя костными блоками (BTB)
C - трансплантат из сухожилия четырехглавой мышцы (QT)
Трансплантат ST + GT.
Почти в 2 раза прочнее, чем передняя крестообразная связка, что не имеет смысла. Имеет круглое сечение в отличие от плоского в естественной ПКС.
После установления растягивается, что ухудшает результат операции.
Сращивание сухожилия с костью не является 100% гарантированным.
Волокна сухожилий, из которых составлен трансплантат, никогда не срастаются между собой, то есть функционируют отдельно даже после сращения с костями.
Частая болезненность в месте забора трансплантата, потеря функции конечности (особенно разгона).
Трансплантаты ВТВ и QT.
По прочности равны ПКС. Не растягиваются.
Сращивание костных блоков с костью 100% гарантировано.
Оба трансплантаты является моноволокном, сечение плоское, как и в естественной ПКС.
По сравнению с ST + GT нету болезненности в местах забора и потери функции.
Недостатком для врача является сложность забора и установки этих трансплантатов сравнению с ST + GT.
Вопрос: как трансплантат будет зафиксирован в середине сустава?
Ответ: на сегодня в оперативной ортопедии возможно использование трех вариантов фиксации:
шовная петля

блокирующие стержни:
интерференционные винты:
Недостатки фиксации шовной петлёй:
Ненадежность контакта со стенкой бедренного туннеля, разбивание стенок (эффект стеклоочистителя).
Постоянное наличие металлического фиксатора и толстой синтетической полоски в организме.
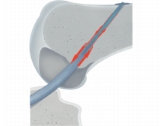
Возможность поступательного движения в каналах (эффект банджо).
Фиксация шовной петлей действительно является самой прочной, однако в этом нет смысл, если такая фиксация применяется только с одной стороны (на бедренной кости), а с другой стороны устанавливается интерференционный винт.
Недостатки фиксации блокирующим стержнем
Естественно расположить тоннель в бедренной кости очень трудно, часто невозможно.
Ненадежность контакта со стенкой бедренного туннеля (небольшая площадь) и возможность разбивания его стенок (эффект стеклоочистителя).
Фиксация интерференционными винтами:
В нашей клинике предоставляется преимущество использованию трансплантата с сухожилия четырехглавой мышцы бедра (QT) с фиксацией интерференционными винтами. Это технически более сложная методика, она требует мастерства хирургов и дополнительного специального оборудования. В Украине, кроме нашей клиники, мало где используется. Мы обладаем методикой в совершенстве, поскольку она имеет множество преимуществ перед другими для конечного результата операции для пациента.
У пациентов с возможным нарушением микроциркуляции (курение, диабет и др.) и повторных операциях по пластике ПКС мы используем трансплантат ВТВ с двумя костными блоками.
Вопрос: через какой период после травмы можно делать операцию?
При отсутствии резко выраженного воспалительного процесса и ограничений движений в суставе - в любой период.
Вопрос: это болезненная процедура?
Операция является безболезненной благодаря использованию в нашей клинике комбинированного метода обезболивания: спинномозговое обезболивания и блокировки нервных окончаний на бедре. Во время оперативного вмешательстве вводится снотворное. В послеоперационном периоде применяется обезболивание по потребности.
Вопрос: сколько длится операция?
Техническая часть замены ПКС длится около 45 минут.
Вопрос: сколько нужно находиться в больнице?
2 суток.
Вопрос: когда возможно наступать на ногу после операции?
Наступать на оперированную ногу с частичной нагрузкой с помощью костылей разрешается на следующие сутки после операции. Костыли используются для разгрузки конечности в течение 4 недель после операции.
Вопрос: фиксируется нога в гипсовой повязке?
Нет. Используется съемное фиксирующее устройство (тутор), который нужно носить в течение 4 недель ночью и во время передвижения. Если конечность не нагружается (человек сидит или лежит), тутор не используется.
Вопрос: как скоро после операции можно нормально ходить?
Как правило, нормальная походка восстанавливается через 6 недель после операции.
Вопрос: когда разрешается управлять автомобилем?
Вопрос: какова эффективность операции?
Если операция выполнена хорошо, восстановить функцию коленного сустава и предварительное качество жизни возможно почти в 100% случаев.
Однако в мире не существует 100% -ой гарантии ни на один вид лечения.
По данным нашей клиники мы получаем отличные и хорошие результаты при пластике ПХЗ в 96,2% случаев.
Удовлетворительные результаты - в 3,2% случаев.
Неудовлетворительные (рассасывание трансплантата, рецидив нестабильности) - в 0,6%.
Результат зависит от многих составляющих, которые включают:
Таким образом, делать операцию по реконструкции ПКС в специализированных клиниках однозначно стоит.
Вопрос: возможные осложнения?
В условиях нашей клиники отмечались следующие осложнения:
Реактивный артрит - воспаление в коленном суставе через 2 - 3 недели после операции в результате попадания в сустав собственных микроорганизмов с невыявленных очагов хронического воспаления. Частота - 1 случай на более чем 50 операций. Лечится приемом антибиотиков.
Артрофиброз - увеличением сроков достижения полного объема движений в суставе благодаря избыточному образованию рубцовой ткани. Лечится с помощью усиления реабилитационных упражнений. При отсутствии прогрессирования объема движений через 4,5 месяца после операции выполняется рассечение рубцов с помощью артроскопической операции. Частота повторного оперативного вмешательства - 1 случай на более чем 50 операций.
Вопрос: какие преимущества лечения в медицинском центре «Ортопедия Руслана Сергиенко»?
Центр «Ортопедия Руслана Сергиенко»:
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
ПКС:
механически удерживает кости от взаимного смещения;
принимает основное участие в пространственной ориентации коленного сустава путем активации соответствующих мышц конечности через нервно-мышечную передачу, что позволяет нам выполнять сложные перемещения «в автоматическом режиме».

A - суставной хрящ
B - передняя крестообразная связка
C - внешний (латеральный) мениск
D - малоберцовая (внешняя) коллатеральная связка
E - задняя крестообразная связка
F - внутренний (медиальный) мениск
G - большеберцовая (внутренняя) коллатеральная связка
Вопрос: может ли колено нормально функционировать без ПКС?
Нет. Разрыв ПКС - это разрушение механической связи между костями коленного сустава. Возникает нестабильность, сопровождается появлением ненормальных смещений в суставе, травмированием внутрисуставных структур, в том числе хряща.
Колено постепенно (в течение 7 - 11 лет) разрушается.
Теряется «автоматический контроль» по положению конечности - управление коленом переходит в «ручной режим», возникает необходимость непрерывно контролировать положение коленного сустава.
Такой контроль возможен только при постоянном напряжении мышц вокруг сустава и выполнении простых движений (например, походка по ровной местности).
Любые неожиданные движения могут привести к потере управления и бесконтрольнму смещению костей в суставе с одновременным травмированием менисков и хряща.
Поэтому восстановить полную функцию сустава без восстановления связи невозможно.
Вопрос: возможно ли на восстановление передней крестообразной связки реабилитацией?
Реабилитация может повысить умение пациента управлять неполноценным коленом. При постоянной тренировке пациент может даже начать бегать (что при отсутствии ПКС категорически противопоказано) по ровной поверхности и определенном направлении.
Однако бег (а часто и ходьба) возможны до первого скольжения или необходимости рефлекторно резко изменить направление движения (например, при возникновении неожиданной помехи).
Таким образом, если пациент выбирает в дальнейшем очень осторожный способ двигательной активности, передвигаться без ПКС возможно, но неотвратима потеря качества жизни.
Вопрос: Правда ли, что артроз развивается как у оперированных, так и не оперированных пациентов?
Да, это правда. Артроз запускается сразу после травмы, и не является следствием операции.
Оперативное вмешательство позволяет значительно затормозить развитие артроза при одновременном сохранении активности и качества жизни. Пациент начнет лечить артроз в старшем возрасте.
Отказ от операции приведет к развитию артроза через 7 - 11 лет, и все это время пациент будет бояться любой активности.
Вопрос: будет ли во время операции сшиваться разорвана ПХЗ?

В случае расторжения каната на рисунке маловероятно сшить его надежно.
Технически сшивания ПКС возможно, однако прочность шва является дискутабельной.
Более надежно протащить и закрепить новый канат. Так же, разорванную ПКС стоит заменить трансплантатом.
Вопрос: что происходит во время операции по замене ПКС?
Замена ПКС проводится под контролем видеокамеры, вводимый в полость коленного сустава через проколы, то есть артроскопическим контролем. В бедренной и большеберцовой костях с помощью специальных инструментов проводятся тоннели в местах предварительного расположения ПХЗ.

Новая искусственно создана связка (трансплантат) протягивается в эти туннели и фиксируется для обеспечения надежного контакта с костью и дальнейшего сращивания между ними.
Вопрос: откуда можно взять новую связи для моего колена?

ответ:
- аллотрансплантат - это связка другого человека - донора
- синтетические трансплантаты;
- аутотрансплантат - собственные ткани пациента, забор которых и создание связи происходят во время основной операции.
Аллотрансплантат (донорская связка).
Преимущества:
- нет необходимости забирать сухожилия пациента;
- уменьшение времени операции.
Недостатки:
- увеличение стоимости вмешательства (+ 51 000 гривен)
- иммунологическая реакция, которая ослабляет трансплантат уже после его сращения с костями;
- возможность инфицирования (ВИЧ, гепатит и др.).
Синтетический трансплантат.
Преимущества:
- нет необходимости забирать сухожилия пациента;
- уменьшение времени операции;
- возможно сразу нагружать.
Недостатки:
- увеличение стоимости вмешательства
- отсутствие возможности срастания с костями - небольшая прочность фиксации;
- необходимость применения металлических фиксаторов;
- ограниченный срок службы (за счет ограниченного количества циклов сгибания-разгибания).
Аутотрансплантат.
Преимущества:
- возможность полной интеграции с восстановлением кровоснабжения;
- не увеличивает стоимость операции;
- отсутствие риска инфицирования.
Недостатки:
- повреждения тканей в местах забора трансплантата.
Аутотрансплантат используют в подавляющем числе обновлений ПКС в мире.
Аллотрансплантат используют при повторных оперативных вмешательствах у молодых людей.
Синтетические трасплантаты используют преимущественно у лиц старшего возраста.
Вопрос: с какого места тела человека забирают ткань для аутотрансплантата?
Используют сухожилия различных мышц бедра и голени, принимая трансплантат как без костных блоков, так и с одним или с двумя костными блоками. Различные мышцы выполняют разную функцию, поэтому окончательное решение по этому поводу принимается в каждом конкретном случае индивидуально с учетом уровня и особенностей физических нагрузок, которые пациент планирует иметь после выздоровления.
В нашей клинике у нас накоплен большой опыт работы с профессиональными спортсменами, поэтому часто работаем с непопулярными среди ортопедов трансплантатами (в частности, сухожилия четырехглавой мышцы бедра), подстраиваясь под особенности того или иного вида спорта, чтобы не повредить основную для этого спорта группу мышц, и взять трансплантат из мышцы, который задействован минимально.
Примеры различных аутотрансплантатов:

A - трансплантат из сухожилий полусухожильной и нежной мышц (ST + GT) без костных блоков
B - трансплантат из собственной связки надколенника с двумя костными блоками (BTB)
C - трансплантат из сухожилия четырехглавой мышцы (QT)
Трансплантат ST + GT.
Почти в 2 раза прочнее, чем передняя крестообразная связка, что не имеет смысла. Имеет круглое сечение в отличие от плоского в естественной ПКС.
После установления растягивается, что ухудшает результат операции.
Сращивание сухожилия с костью не является 100% гарантированным.
Волокна сухожилий, из которых составлен трансплантат, никогда не срастаются между собой, то есть функционируют отдельно даже после сращения с костями.
Частая болезненность в месте забора трансплантата, потеря функции конечности (особенно разгона).
Трансплантаты ВТВ и QT.
По прочности равны ПКС. Не растягиваются.
Сращивание костных блоков с костью 100% гарантировано.
Оба трансплантаты является моноволокном, сечение плоское, как и в естественной ПКС.
По сравнению с ST + GT нету болезненности в местах забора и потери функции.
Недостатком для врача является сложность забора и установки этих трансплантатов сравнению с ST + GT.
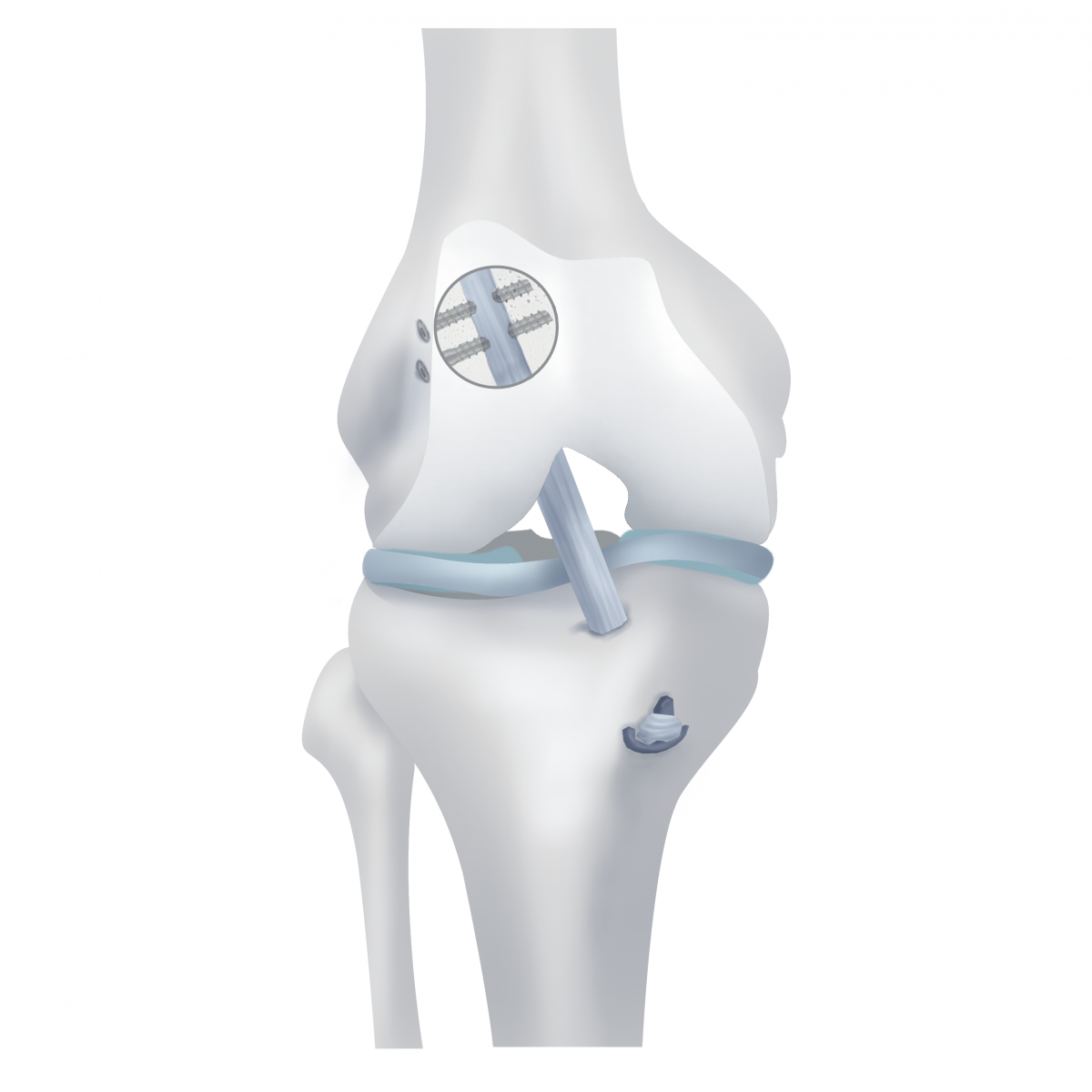
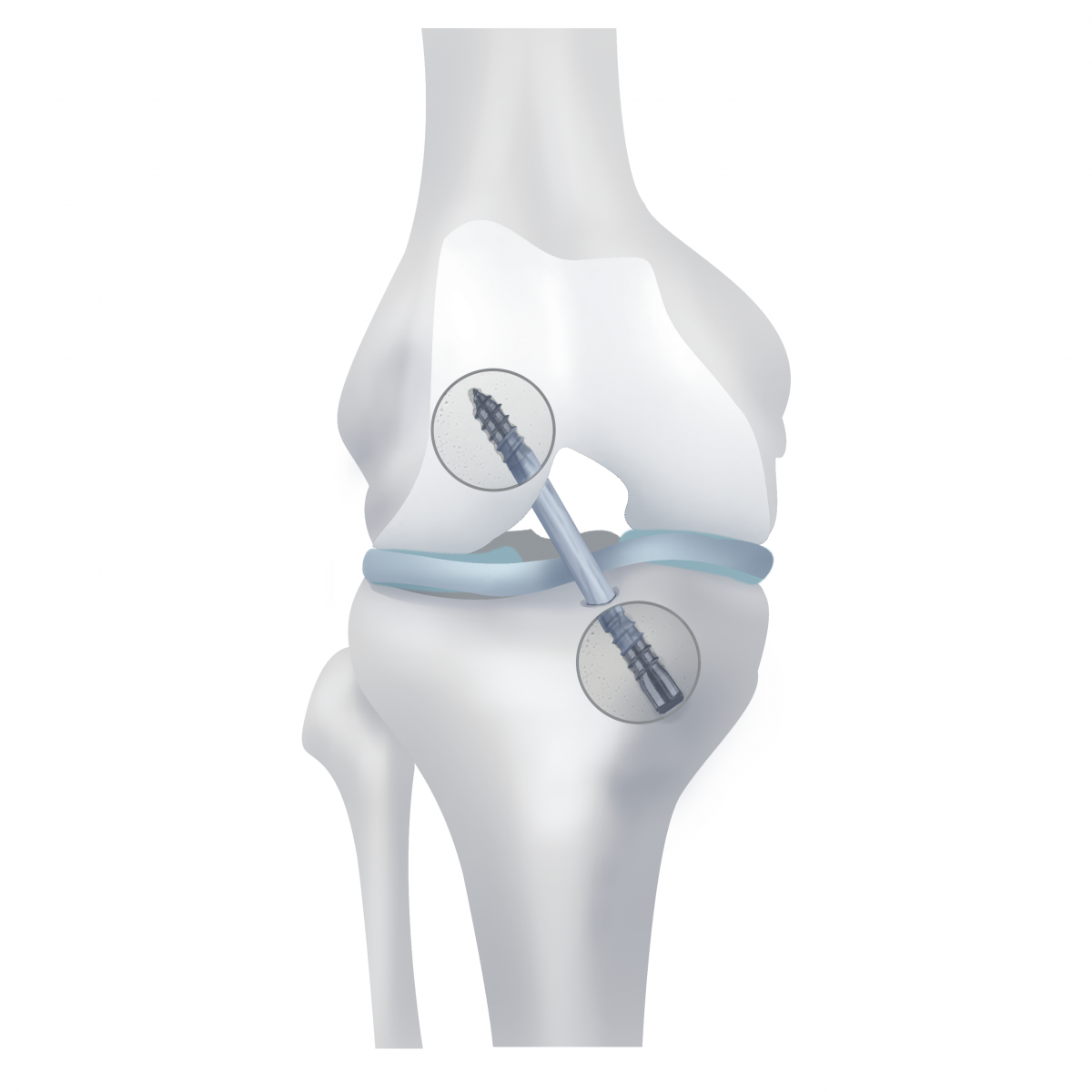
Вопрос: как трансплантат будет зафиксирован в середине сустава?
Ответ: на сегодня в оперативной ортопедии возможно использование трех вариантов фиксации:
шовная петля

блокирующие стержни:

интерференционные винты:

Недостатки фиксации шовной петлёй:

Ненадежность контакта со стенкой бедренного туннеля, разбивание стенок (эффект стеклоочистителя).
Постоянное наличие металлического фиксатора и толстой синтетической полоски в организме.

Возможность поступательного движения в каналах (эффект банджо).
Фиксация шовной петлей действительно является самой прочной, однако в этом нет смысл, если такая фиксация применяется только с одной стороны (на бедренной кости), а с другой стороны устанавливается интерференционный винт.
Недостатки фиксации блокирующим стержнем
Естественно расположить тоннель в бедренной кости очень трудно, часто невозможно.
Ненадежность контакта со стенкой бедренного туннеля (небольшая площадь) и возможность разбивания его стенок (эффект стеклоочистителя).
Фиксация интерференционными винтами:
- интерференционный винт закручивается в щель между стенкой тоннеля и трансплантатом бедренной и большеберцовой костей, надежно прижимает трансплантат к кости на большой площади;
- установка верхнего винта (в бедренную кость) технически сложнее;
- обеспечивают равномерную по прочности фиксации трансплантата;
- не влияют на расположение туннелей;
- со временем (до 3 лет) исчезают, превращаясь в костную ткань.
В нашей клинике предоставляется преимущество использованию трансплантата с сухожилия четырехглавой мышцы бедра (QT) с фиксацией интерференционными винтами. Это технически более сложная методика, она требует мастерства хирургов и дополнительного специального оборудования. В Украине, кроме нашей клиники, мало где используется. Мы обладаем методикой в совершенстве, поскольку она имеет множество преимуществ перед другими для конечного результата операции для пациента.
У пациентов с возможным нарушением микроциркуляции (курение, диабет и др.) и повторных операциях по пластике ПКС мы используем трансплантат ВТВ с двумя костными блоками.
Вопрос: через какой период после травмы можно делать операцию?
При отсутствии резко выраженного воспалительного процесса и ограничений движений в суставе - в любой период.
Вопрос: это болезненная процедура?
Операция является безболезненной благодаря использованию в нашей клинике комбинированного метода обезболивания: спинномозговое обезболивания и блокировки нервных окончаний на бедре. Во время оперативного вмешательстве вводится снотворное. В послеоперационном периоде применяется обезболивание по потребности.
Вопрос: сколько длится операция?
Техническая часть замены ПКС длится около 45 минут.
Вопрос: сколько нужно находиться в больнице?
2 суток.
Вопрос: когда возможно наступать на ногу после операции?
Наступать на оперированную ногу с частичной нагрузкой с помощью костылей разрешается на следующие сутки после операции. Костыли используются для разгрузки конечности в течение 4 недель после операции.
Вопрос: фиксируется нога в гипсовой повязке?
Нет. Используется съемное фиксирующее устройство (тутор), который нужно носить в течение 4 недель ночью и во время передвижения. Если конечность не нагружается (человек сидит или лежит), тутор не используется.

Вопрос: как скоро после операции можно нормально ходить?
Как правило, нормальная походка восстанавливается через 6 недель после операции.
Вопрос: когда разрешается управлять автомобилем?
- если оперируется левая нога, автомобилем с автоматической трансмиссией можно пользоваться на следующий день после операции;
- если оперируется правая нога - через 4 недели после операции при условии восстановления полного объема движений в суставе
- если автомобиль с механической трансмиссией - через 4 недели после операции при условии восстановления полного объема движений в суставе независимо от того, на какой стороне операция.
- в тренажерном зале по комфорту - через 4 недели после операции;
- плавать БЕЗ применения ног - через 2,5 недели после операции;
- плавать С применением ног - через 6 недель после операции;
- бегать - через 3 месяца после операции;
- тренировки (игровые и контактные виды спорта) - через 4,5 месяца после операции после контрольной магнитно-резонансной томографии;
- полное восстановление возможно через 6 месяцев после операции.
Вопрос: какова эффективность операции?
Если операция выполнена хорошо, восстановить функцию коленного сустава и предварительное качество жизни возможно почти в 100% случаев.
Однако в мире не существует 100% -ой гарантии ни на один вид лечения.
По данным нашей клиники мы получаем отличные и хорошие результаты при пластике ПХЗ в 96,2% случаев.
Удовлетворительные результаты - в 3,2% случаев.
Неудовлетворительные (рассасывание трансплантата, рецидив нестабильности) - в 0,6%.
Результат зависит от многих составляющих, которые включают:
- возраст и исходное состояние здоровья пациента,
- тяжесть повреждения,
- условия лечебного учреждения,
- ловкость и опыт хирурга,
- адекватный послеоперационный процесс.
Таким образом, делать операцию по реконструкции ПКС в специализированных клиниках однозначно стоит.
Вопрос: возможные осложнения?
В условиях нашей клиники отмечались следующие осложнения:
Реактивный артрит - воспаление в коленном суставе через 2 - 3 недели после операции в результате попадания в сустав собственных микроорганизмов с невыявленных очагов хронического воспаления. Частота - 1 случай на более чем 50 операций. Лечится приемом антибиотиков.
Артрофиброз - увеличением сроков достижения полного объема движений в суставе благодаря избыточному образованию рубцовой ткани. Лечится с помощью усиления реабилитационных упражнений. При отсутствии прогрессирования объема движений через 4,5 месяца после операции выполняется рассечение рубцов с помощью артроскопической операции. Частота повторного оперативного вмешательства - 1 случай на более чем 50 операций.
Вопрос: какие преимущества лечения в медицинском центре «Ортопедия Руслана Сергиенко»?
Центр «Ортопедия Руслана Сергиенко»:
- 10 лет на рынке медицинских услуг Украины
- 25 лет опыта у ведущих специалистов (Руслан Сергиенко, к. м. н., Анна Вовченко, к. м. н.)
- обучение за рубежом
- полное техническое обеспечение операции
- наличие всех необходимых препаратов и расходных материалов
- современная операционная с технологией кондиционирования «чистый воздух»
- 2 анестезиолога, владеющие всеми техниками обезболивания;
- комфортабельные одноместные палаты;
- трехразовое питание ресторанного типа;
- предварительный расчет стоимости операции доплат во время пребывания в клинике и по выписке.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
Фотогалерея:
Имеющийся рейтинг: 1 из 5
Пожалуйста Выбрать желаемую оценку:
Преимущества лечения в Ортопедии Руслана Сергиенко
-
10 лет на рынке медицинских услуг Украины
-
> 25 лет опыта у ведущих специалистов
-
Анна Вовченко и Руслан Сергиенко – лидеры мнения среди ортопедов
-
> 150 000 консультаций
-
> 7 500 операций
-
Все виды обезболивания
-
Операционный блок - по мировым стандартам
-
Наличие всех медикаментов и расходных материалов
-
Одноместные палаты
-
Трёхразовое питание
-
Послеоперационная реабилитация
-
Прозрачность ценообразования
