Повреждение мениска
Полный спектр ортопедических услуг: от диагностики, до полного выздоровления
Мениски - это хрящеобразные образования полулунной формы, расположенные внутри коленного сустава.
Правый коленный сустав, вид спереди, без надколенника.
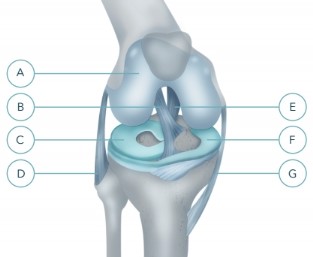
A - суставной хрящ
B - передняя крестообразная связка
C - внешний (латеральный) мениск
D - малоберцовая (внешняя) коллатеральная связка
E - задняя крестообразная связка
F - внутренний (медиальный) мениск
G - большеберцовая (внутренняя) коллатеральная связка
Коленный сустав человека - это сложная биомеханическая конструкция. Он образован суставными поверхностями бедренной, большеберцовой костей и надколенника. Внутри сустава поверхности костей покрыты хрящом.
Между собой все элементы удерживаются суставной капсулой и связками.
Между суставными поверхностями большеберцовой и бедренной костей расположены хрящеобразные образования – внешний и внутренний мениски. Внутренняя поверхность капсулы сустава покрыта слизистой оболочкой. Связки расположены внутри и снаружи сустава: внутри две крестообразные связки (передняя и задняя), снаружи - коллатеральные связки.
Вопрос: какие функции выполняют разные структуры сустава?
Хрящ - это ткань, которая покрывает внутрисуставные поверхности костей и обеспечивает свободные безболезненные движения в коленном суставе. Хрящ не содержит кровеносных сосудов. Его питание происходит из синовиальной жидкости, заполняющей полость сустава. Синовиальную жидкость вырабатывает слизистая оболочка капсулы сустава.
Мениски:
Вопрос: какова причина разрывов менисков?
Существует две причины:
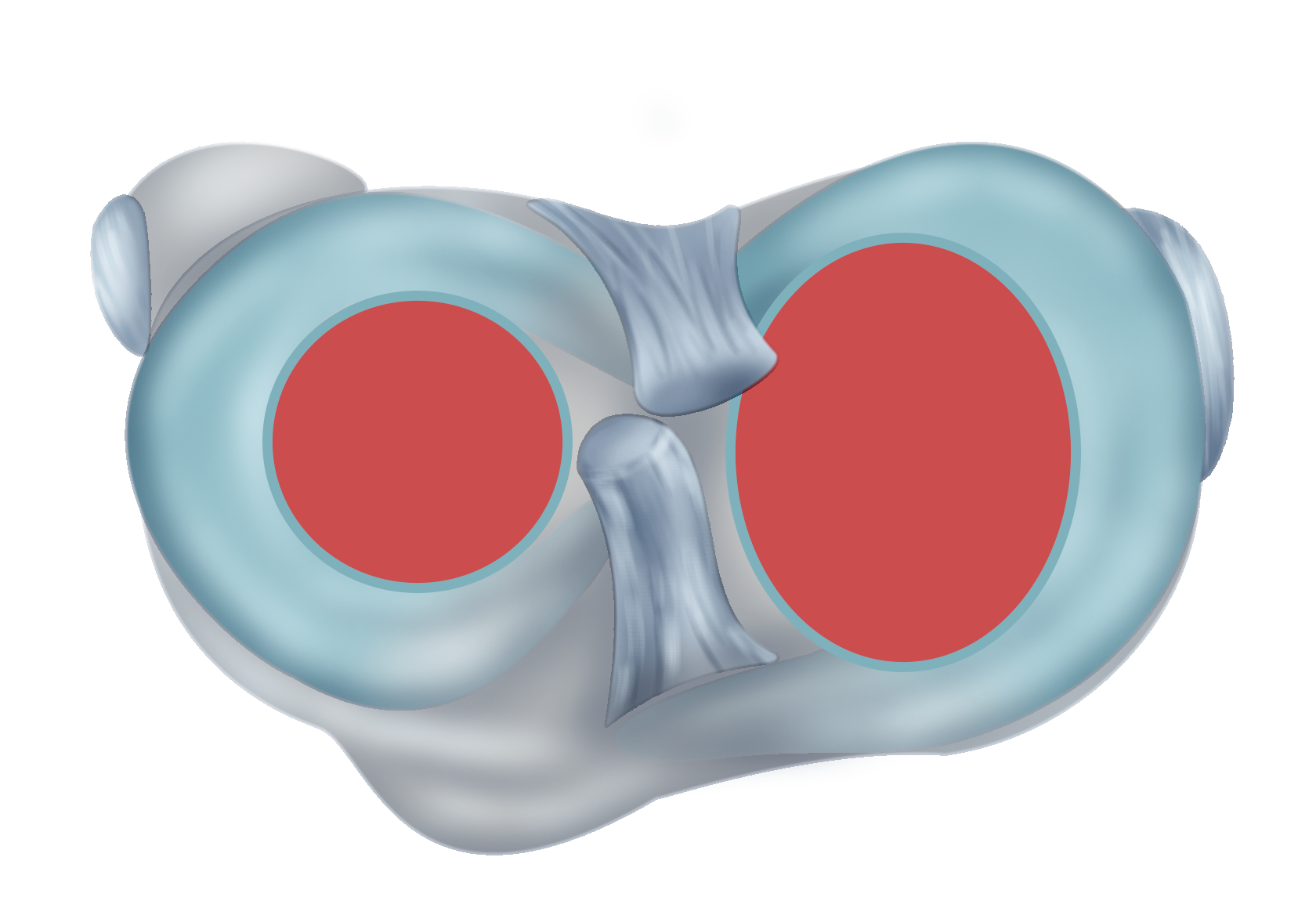
Рис. 2. Зона контакта между костями коленного сустава на суставной поверхности правой большеберцовой кости - обозначена красным цветом (вид сверху).
Рис. 3. Горизонтальный разрыв (указан стрелкой) внутреннего мениска из-за сдавления костями в результате их сближения на фоне уменьшение высоты суставного хряща (указано красным квадратом).
Расстояние между костями зависит от суммарной толщины суставного хряща, который эти кости покрывает. Кости имеют разную форму, и между ними существует пространство, которое занимают мениски (рис.3). Вследствие перегрузок суммарная толщина хряща уменьшается, кости начинают сближаться. Возникает сдавление менисков, вызывая омертвение их центральной части с последующим растрескиванием и формированием линии разрыва (так называемый «дегенеративный разрыв»). Оба мениска у одного человека повреждаются редко. Разрыв как правило происходит со стороны большего уменьшения толщины хряща.
Дегенеративные разрывы могут происходить спонтанно, при выполнении обычной повседневной активности.
Вопрос: какие симптомы возникают при разрыве мениска?
Характерны:
Повреждение связок и менисков резко нарушает нормальную биомеханику сустава, что приводит к неравномерной нагрузке на суставной хрящ. Те части хряща, которые испытывают повышенную нагрузку, начинают быстро разрушаться (рис. 2). Повреждение суставного хряща является необратимым процессом, который в результате приводит к развитию деформирующего артроза и нарушении функции коленного сустава, как средства передвижения.
Вопрос: как подтвердить диагноз повреждения мениска?
Диагностика основывается на:
Пациенты с разрывом менисков в подавляющем большинстве нуждаются в операции (исключение – наличие противопоказаний к оперативным вмешательствам, преклонный возраст).
Вопрос: в чём суть операции?
В медицинском центре «Ортопедия Руслана Сергиенко» все операции при травматических повреждениях и заболеваниях коленного сустава делают артроскопически – через несколько проколов кожи над суставом, под контролем видеокамеры.
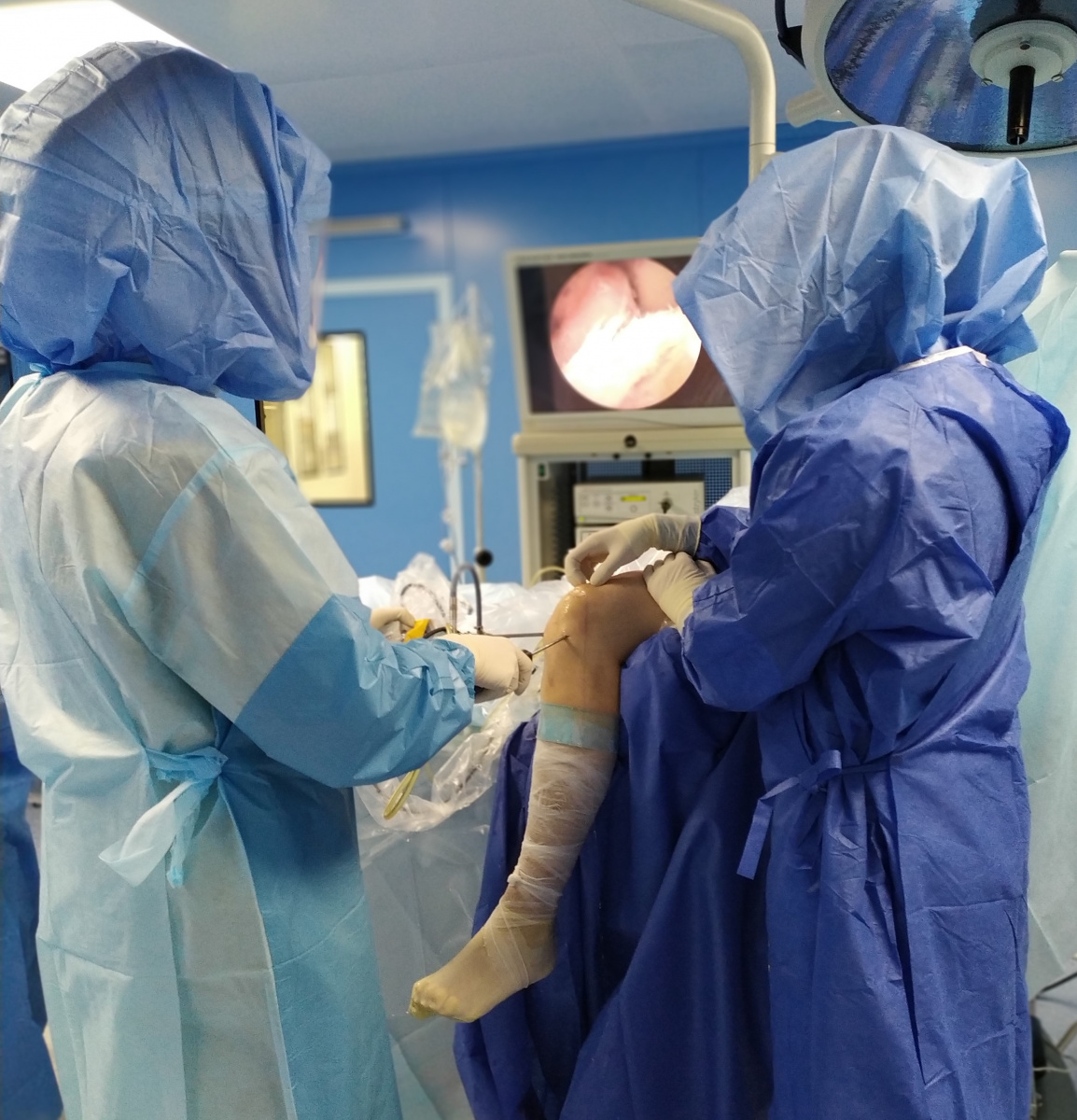
Операция на коленном суставе под артроскопическим контролем: хирург выполняет операцию внутри сустава, глядя на монитор.
Вопрос: почему артроскопическая операция лучше открытой?
Современный интраоперационный мониторинг сводит к минимуму вероятность «проснуться» во время общей анестезии.
Вопрос: в чём суть операции по поводу повреждения мениска?
Операции делятся на 2 типа:

Мениск - важная часть сустава, при наименьшей возможности важно его сохранить.
Кровоснабжение мениска наиболее развито в его периферических частях, расположенных по краю сустава, возле суставной капсулы. Эти же части менисков наиболее функционально значимы.
Поэтому большинство повреждений функционально важных частей менисков возможно восстановить.
Однако, даже если место разрыва находится в зоне кровоснабжения, может оказаться, что из-за давности повреждения мы имеем такое механическое разрушение оторванной части мениска, которое делает ее пришивание технически невозможным. Поэтому при наличии повреждений менисков, особенно при заклиниваниях сустава, нужно проводить операцию как можно быстрее.
Кровоснабжение мениска в разрезе и граница кровоснабжения (вид сверху) (схематично).
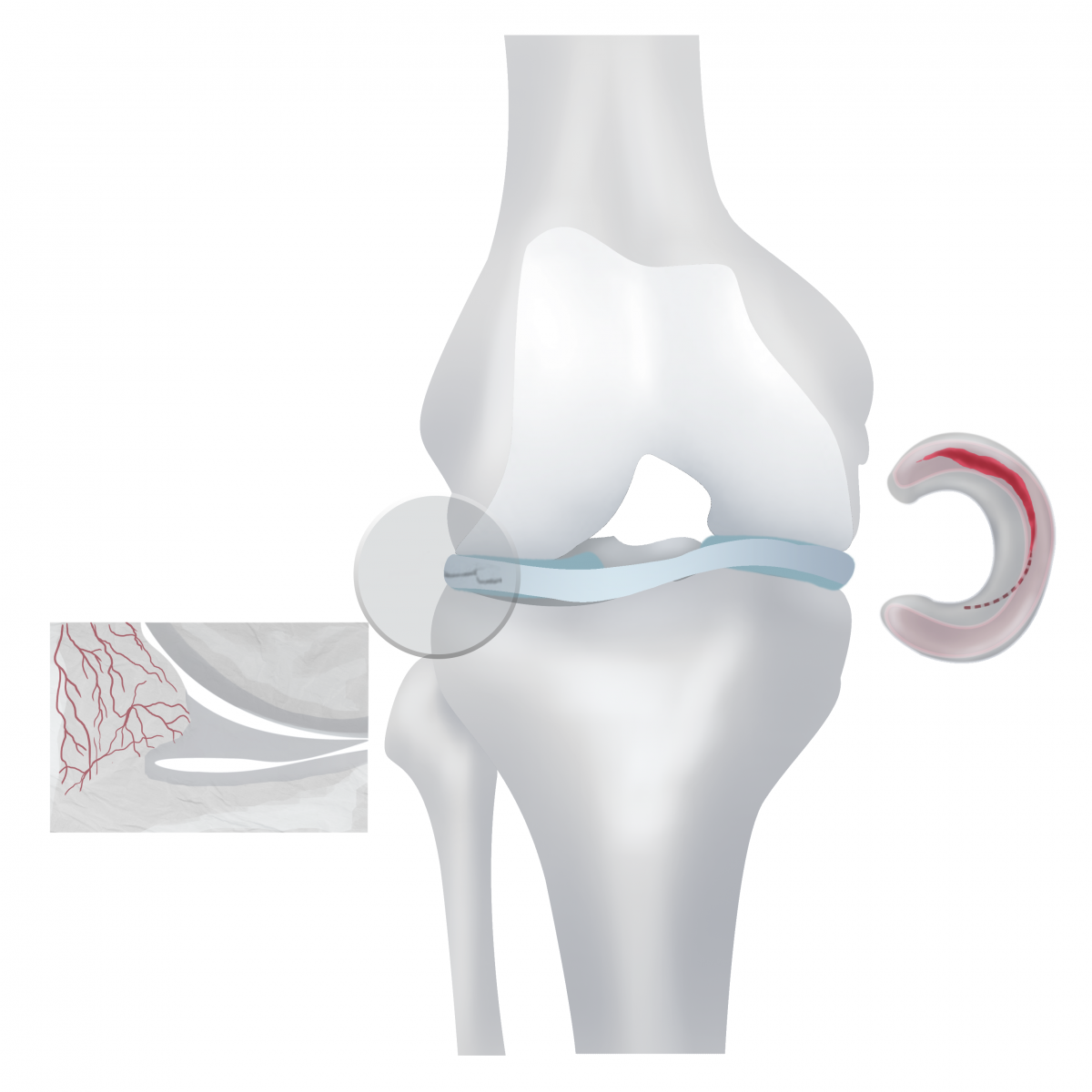
Если зона восстановления не имеет кровообращения, сращение пришитой части невозможно. Сшивание в таком случае является бессмысленным и лишь приведет к повторной операции по удалению.
Решение о сшивании или удалении поврежденной части мениска принимается хирургом во время операции.
Вопрос: как операция повлияет на функцию колена?
Зависит от характера повреждения мениска и тактики при операции.
Травматические разрывы менисков:
Даже если пересадить здоровый мениск большого размера в это суженое пространство, он будет раздавлен костями, так как костная ткань намного прочнее. Поэтому нам нужно уменьшить мениск, оставив только такую часть, которая в этом пространстве помещается. Это может быть достигнуто либо удалением поврежденной части, если это не приведет к полному удалению мениска, либо удалением мертвых частей и сшиванием основной массы мениска.
В нашей клинике разработана и успешно применяется оригинальная методика сшивания горизонтальных разрывов менисков.
Уменьшение мениска при дегенеративных разрывах является даже полезным. Оставшаяся часть примет такое же участие в распределении нагрузки.
Однако в послеоперационном периоде следует принимать меры, чтобы высота хряща в дальнейшем не снижалась.
Вопрос: какие бывают осложнения при данных операциях?
При отсутствии противопоказаний и выраженного воспаления в суставе – когда угодно.
Вопрос: сколько времени длится операция?
Техническая (хирургическая) часть операции по удалению поврежденной части мениска длится в среднем 25 минут, сшивание мениска - 45 минут.
Вопрос: сколько времени нужно быть в больнице?
1 сутки.
Вопрос: когда можно наступать на ногу?
Вопрос: фиксируется ли нога в гипсовой повязке?
Вопрос: как скоро после операции возможно нормально ходить?
Вопрос: когда разрешается управлять автомобилем?
Вопрос: когда можно заниматься спортом?
Вопрос: на какие результаты лечения можно рассчитывать?
Результаты оперативного лечения повреждений менисков как правило хорошие.
При удалении повреждённой части мениска хорошие и отличные результаты получают в 96%.
При зашивании – в 95%.
Послеоперационные результаты ухудшает большая давность травмы из-за сопутствующего повреждения хряща при продолжительном существовании повреждений менисков.
При повреждениях менисков коленного сустава нельзя откладывать проблему «на потом», а принимать решение о времени и месте выполнения артроскопической операции быстрее.
Вопрос: какие преимущества лечения в медицинском центре «Ортопедия Руслана Сергиенко"»?
Стоимость операции в нашем центре рассчитывается заранее и включает всё, что понадобится:
Правый коленный сустав, вид спереди, без надколенника.

A - суставной хрящ
B - передняя крестообразная связка
C - внешний (латеральный) мениск
D - малоберцовая (внешняя) коллатеральная связка
E - задняя крестообразная связка
F - внутренний (медиальный) мениск
G - большеберцовая (внутренняя) коллатеральная связка
Коленный сустав человека - это сложная биомеханическая конструкция. Он образован суставными поверхностями бедренной, большеберцовой костей и надколенника. Внутри сустава поверхности костей покрыты хрящом.
Между собой все элементы удерживаются суставной капсулой и связками.
Между суставными поверхностями большеберцовой и бедренной костей расположены хрящеобразные образования – внешний и внутренний мениски. Внутренняя поверхность капсулы сустава покрыта слизистой оболочкой. Связки расположены внутри и снаружи сустава: внутри две крестообразные связки (передняя и задняя), снаружи - коллатеральные связки.
Вопрос: какие функции выполняют разные структуры сустава?
Хрящ - это ткань, которая покрывает внутрисуставные поверхности костей и обеспечивает свободные безболезненные движения в коленном суставе. Хрящ не содержит кровеносных сосудов. Его питание происходит из синовиальной жидкости, заполняющей полость сустава. Синовиальную жидкость вырабатывает слизистая оболочка капсулы сустава.
Мениски:
- увеличивают соответствие суставных поверхностей большеберцовой и бедренной костей;
- увеличивают площадь контакта между ними;
- уменьшают нагрузку на хрящ суставных поверхностей костей;
- амортизируют движения при вертикальных нагрузках - бег, прыжки;
- вместе со связками создают механическую прочность и стабильность сустава;
- обеспечивают равномерную нагрузку на суставной хрящ, сохраняя его целостность на протяжении всей жизни.
Вопрос: какова причина разрывов менисков?
Существует две причины:
- травма коленного сустава - во время неконтролируемого сгибания или скручивания, часто сочетается с повреждением связок;
- последствия перегрузок - более сложный механизм: кости коленного сустава контактируют между собой на небольшой площади суставной поверхности (рис. 2). Остальной контакт происходит через поверхность менисков.

Рис. 2. Зона контакта между костями коленного сустава на суставной поверхности правой большеберцовой кости - обозначена красным цветом (вид сверху).

Рис. 3. Горизонтальный разрыв (указан стрелкой) внутреннего мениска из-за сдавления костями в результате их сближения на фоне уменьшение высоты суставного хряща (указано красным квадратом).
Расстояние между костями зависит от суммарной толщины суставного хряща, который эти кости покрывает. Кости имеют разную форму, и между ними существует пространство, которое занимают мениски (рис.3). Вследствие перегрузок суммарная толщина хряща уменьшается, кости начинают сближаться. Возникает сдавление менисков, вызывая омертвение их центральной части с последующим растрескиванием и формированием линии разрыва (так называемый «дегенеративный разрыв»). Оба мениска у одного человека повреждаются редко. Разрыв как правило происходит со стороны большего уменьшения толщины хряща.
Дегенеративные разрывы могут происходить спонтанно, при выполнении обычной повседневной активности.
Вопрос: какие симптомы возникают при разрыве мениска?
Характерны:
- боль по внутренней или внешней поверхности колена, особенно выраженная при приседании;
- «щёлкание»;
- часто невозможно полное сгибание и разгибание;
- внезапное блокирование движений в колене;
- отёк колена.
Повреждение связок и менисков резко нарушает нормальную биомеханику сустава, что приводит к неравномерной нагрузке на суставной хрящ. Те части хряща, которые испытывают повышенную нагрузку, начинают быстро разрушаться (рис. 2). Повреждение суставного хряща является необратимым процессом, который в результате приводит к развитию деформирующего артроза и нарушении функции коленного сустава, как средства передвижения.
Вопрос: как подтвердить диагноз повреждения мениска?
Диагностика основывается на:
- клиническом исследовании (изучение жалоб, механизма травмы, исследовании коленного сустава с помощью специальных тестов);
- магнитно-резонансной томографии (обязательна).
Пациенты с разрывом менисков в подавляющем большинстве нуждаются в операции (исключение – наличие противопоказаний к оперативным вмешательствам, преклонный возраст).
Вопрос: в чём суть операции?
В медицинском центре «Ортопедия Руслана Сергиенко» все операции при травматических повреждениях и заболеваниях коленного сустава делают артроскопически – через несколько проколов кожи над суставом, под контролем видеокамеры.

Операция на коленном суставе под артроскопическим контролем: хирург выполняет операцию внутри сустава, глядя на монитор.
Вопрос: почему артроскопическая операция лучше открытой?
- Изображение на мониторе увеличенное, что позволяет выполнять оперативное вмешательство точнее.
- Инструменты для артроскопических операций малых размеров, что повышает качество выполнения операции и уменьшает травмирование тканей сустава.
- Операция происходит без контакт сустава с окружающей средой, что снижает риск послеоперационного инфицирования.
- Без травмирования мягких тканей операционными крюками для разведения краев раны.
- Ускоренный период заживления и сроков пребывания в стационаре.
- Послеоперационные рубцы после заживления гораздо менее заметны – женщины смогут носить короткие юбки без стресса.
- Пациенту назначается дата госпитализации;
- до операции пациент: сдаёт анализы и делает обследования, полный перечень которых определяется индивидуально;
- госпитализация утром в день операции;
- осмотр врачом анестезиологом, принятие решения об оптимальном методе обезболивания;
- пациент доставляется в операционный блок, врач-анестезиолог выполняет внутривенное введение средств для наркоза или спинальную анестезию.
- Применение анестезии в наше время не является опасным для организма пациента.
- Во время анестезии врач постоянно контролирует жизненные показатели и количество препаратов в зависимости от продолжительности оперативного вмешательства.
- Проснуться во время операции невозможно.
- После операции через определенное время действие лекарства заканчивается, и пациент просыпается.
- Во время спинальной анестезии раствор местного анестетика вводится в субарахноидальное пространство, расположенное в позвоночном канале. В результате возникает анестезия нижней половины тела или одной ноги. Введение местного анестетика осуществляется ниже окончания спинного мозга, травма последнего при выполнении спинальной анестезии исключена. Доза анестетика настолько малая, что ее можно сравнить с обезболиванием в стоматологии. Через 3-7 минут после введения местного анестетика наступает временная блокада нервных волокон, которые иннервируют нижнюю половину тела или одну ногу, которое сопровождается ощущением тепла, возникновением онемения, снижением чувствительности и расслаблением мышц нижних конечностей. Продолжительность действия в зависимости от избранного анестетика может составлять от 4 до 6 часов.
Современный интраоперационный мониторинг сводит к минимуму вероятность «проснуться» во время общей анестезии.
Вопрос: в чём суть операции по поводу повреждения мениска?
Операции делятся на 2 типа:
- удаление (резекция) повреждённой части мениска;
- зашивание (шов) повреждённой части мениска.
- типа разрыва,
- наличия кровообращения в месте разрыва,
- давности повреждения.

Мениск - важная часть сустава, при наименьшей возможности важно его сохранить.
Кровоснабжение мениска наиболее развито в его периферических частях, расположенных по краю сустава, возле суставной капсулы. Эти же части менисков наиболее функционально значимы.
Поэтому большинство повреждений функционально важных частей менисков возможно восстановить.
Однако, даже если место разрыва находится в зоне кровоснабжения, может оказаться, что из-за давности повреждения мы имеем такое механическое разрушение оторванной части мениска, которое делает ее пришивание технически невозможным. Поэтому при наличии повреждений менисков, особенно при заклиниваниях сустава, нужно проводить операцию как можно быстрее.
Кровоснабжение мениска в разрезе и граница кровоснабжения (вид сверху) (схематично).

Если зона восстановления не имеет кровообращения, сращение пришитой части невозможно. Сшивание в таком случае является бессмысленным и лишь приведет к повторной операции по удалению.
Решение о сшивании или удалении поврежденной части мениска принимается хирургом во время операции.
Вопрос: как операция повлияет на функцию колена?
Зависит от характера повреждения мениска и тактики при операции.
Травматические разрывы менисков:
- если разрыв находится в зоне кровоснабжения – он прекрасно сшивается и срастается, особенно в возрасте до 35 лет;
- если разрыв находится в бессосудистой зоне – повреждённая часть мениска удаляется. И тут важно понимать, что:
- оторванная часть мениска травмирует хрящ коленного сустава, вызывая воспаление и накопление жидкости – функционирование колена без этой части на много лучше, чем жизнь без операции;
- удаляется как правило центральная, тонкая, бессосудистая часть менисков, функция которых довольно мала.
Даже если пересадить здоровый мениск большого размера в это суженое пространство, он будет раздавлен костями, так как костная ткань намного прочнее. Поэтому нам нужно уменьшить мениск, оставив только такую часть, которая в этом пространстве помещается. Это может быть достигнуто либо удалением поврежденной части, если это не приведет к полному удалению мениска, либо удалением мертвых частей и сшиванием основной массы мениска.
В нашей клинике разработана и успешно применяется оригинальная методика сшивания горизонтальных разрывов менисков.
Уменьшение мениска при дегенеративных разрывах является даже полезным. Оставшаяся часть примет такое же участие в распределении нагрузки.
Однако в послеоперационном периоде следует принимать меры, чтобы высота хряща в дальнейшем не снижалась.
Вопрос: какие бывают осложнения при данных операциях?
- Повторный разрыв шва мениска – 5 % случаев.
- Накопление крови в полости сустава в послеоперационном периоде (гемартроз) - до 11% случаев. Лечение - эвакуация крови из сустава с помощью шприца под ультразвуковым контролем. Это не больно.
- Возникновение отеков костей коленного сустава – до 3 % случаев, является результатом повторной травмы или несоблюдения требований программы реабилитации.
- Воспаление слизистой оболочки сустава под воздействием собственных микроорганизмов пациента (реактивный артрит) – 0,3 % случаев. Лечится антибиотиками.
При отсутствии противопоказаний и выраженного воспаления в суставе – когда угодно.
Вопрос: сколько времени длится операция?
Техническая (хирургическая) часть операции по удалению поврежденной части мениска длится в среднем 25 минут, сшивание мениска - 45 минут.
Вопрос: сколько времени нужно быть в больнице?
1 сутки.
Вопрос: когда можно наступать на ногу?
| Удаление поврежденной части мениска |
Шов мениска |
| Наступать на оперированную ногу с полной нагрузкой разрешается на вторые сутки после операции. Костыли используются для разгрузки конечности по комфорту. | Наступать на оперированную ногу с частичной нагрузкой разрешается на вторые сутки после операции. Костыли используются для разгрузки конечности в течение 4 недель. Наступать на ногу возможно в пределах 30 % обычной нагрузки. |
Вопрос: фиксируется ли нога в гипсовой повязке?
| Удаление поврежденной части мениска |
Шов мениска |
|
Не фиксируется. В течение 2 месяцев после операции необходимо использовать наколенник во время нагрузок |
Используется съемное фиксирующее устройство (тутор), которое нужно носить в течение 4 недель ночью и во время передвижения. Если конечность не нагружается (человек сидит или лежит), тутор можно снять. |
Вопрос: как скоро после операции возможно нормально ходить?
| Удаление поврежденной части мениска |
Шов мениска |
|
Со следующего дня после операции. |
Как правило, нормальная походка восстанавливается через 5 недель после операции. |
Вопрос: когда разрешается управлять автомобилем?
| Удаление поврежденной части мениска |
Шов мениска |
|
Со следующего дня после операции – по комфорту. |
Если оперируется левая нога, автомобилем с автоматической трансмиссией можно пользоваться на следующий день после операции. Если оперируется правая нога – через 4 недели после операции при условии восстановления полного объема движений в суставе. Если автомобиль с механической трансмиссией – через 4 недели после операции при условии восстановления полного объема движений в суставе независимо от того, на какой стороне была операция. |
Вопрос: когда можно заниматься спортом?
| Удаление поврежденной части мениска |
Шов мениска |
|
В тренажерном зале по комфорту – через 2 недели после операции. Плавать – через 2,5 недели после операции. Бегать – через 2 месяца после операции. Тренировки (игровые и контактные виды спорта) – через 2 месяца после операции. Полное восстановление возможно через 3 месяца после операции. |
В тренажерном зале по комфорту – через 4 недели после операции. Плавать без использования ног – через 2,5 недели после операции. Плавать с использованием ног – через 6 недель после операции. Бегать – через 3 месяца после операции. Тренировки (игровые и контактные виды спорта) – через 3 месяца после операции после контрольной магниторезонансной томографии. Полное восстановление возможно через 4,5 месяцев после операции. |
Вопрос: на какие результаты лечения можно рассчитывать?
Результаты оперативного лечения повреждений менисков как правило хорошие.
При удалении повреждённой части мениска хорошие и отличные результаты получают в 96%.
При зашивании – в 95%.
Послеоперационные результаты ухудшает большая давность травмы из-за сопутствующего повреждения хряща при продолжительном существовании повреждений менисков.
При повреждениях менисков коленного сустава нельзя откладывать проблему «на потом», а принимать решение о времени и месте выполнения артроскопической операции быстрее.
Вопрос: какие преимущества лечения в медицинском центре «Ортопедия Руслана Сергиенко"»?
- 10 лет на рынке медицинских услуг;
- 25 лет опыта у ведущих специалистов (Руслан Сергиенко, к. м. н., Анна Вовченко, к. м. н.);
- обучение докторов за границей;
- полное техническое обеспечение операции;
- наличие всех необходимых препаратов и расходных материалов;
- современная операционная с технологией кондиционирования «чистый воздух»;
- анестезиологи владеют всеми методами обезболивания;
- комфортабельные палаты;
- 3-х разовое питание ресторанного типа.
Стоимость операции в нашем центре рассчитывается заранее и включает всё, что понадобится:
- прибывание и питание в стационаре в течении суток;
- расходные материалы: медикаменты, одноразовые операционные наборы, фиксаторы и пр.;
- современное обезболивание во время и после операции;
- работа медперсонала: хирургической бригады, анестезиологической бригады, персонала стационара;
- индивидуальное занятие с профессиональным реабилитологом сразу после операции с пошаговым объяснением программы реабилитации;
- печатный справочник рекомендаций по разработке прооперированного сустава, послеоперационного поведения в быту и повседневной жизни;
- перевязки, снятие швов;
- послеоперационное наблюдение оперирующим хирургом в течение 6 месяцев;
- УЗИ мониторинг послеоперационного состояния прооперированного сустава (по показаниям).
- Принимаются любые формы оплаты. Сотрудничаем со страховыми компаниями.
- в случае показаний - 50% скидки на параартикулярные инъекции факторов роста (могут быть рекомендованы для лучшего заживления тканей после операции);
- 40% скидка на реабилитацию и кинезиотерапию (партнерское отделение реабилитации – 7-ой этаж больницы «МедБуд»);
- 10% скидки на массаж и физиопроцедуры (7-ой этаж больницы «МедБуд»).
Имеющийся рейтинг: 0 из 5
Пожалуйста Выбрать желаемую оценку:
Преимущества лечения в Ортопедии Руслана Сергиенко
-
10 лет на рынке медицинских услуг Украины
-
> 25 лет опыта у ведущих специалистов
-
Анна Вовченко и Руслан Сергиенко – лидеры мнения среди ортопедов
-
> 150 000 консультаций
-
> 7 500 операций
-
Все виды обезболивания
-
Операционный блок - по мировым стандартам
-
Наличие всех медикаментов и расходных материалов
-
Одноместные палаты
-
Трёхразовое питание
-
Послеоперационная реабилитация
-
Прозрачность ценообразования
